Когда традиционные методы лечения рака – хирургия, химиотерапия и лучевая терапия – оказываются неэффективными, пациентам может быть предложена терапия последнего шанса.
Это методы, которые либо находятся на стадии клинических испытаний, либо применяются в сложных и нестандартных случаях. Рассмотрим каждый из них подробнее.
1. Иммунотерапия
Иммунотерапия – один из самых перспективных методов лечения онкологических заболеваний. В отличие от традиционных методов, таких как химиотерапия или лучевая терапия, иммунотерапия не воздействует непосредственно на опухоль, а помогает иммунной системе распознать и уничтожить раковые клетки.
Как это работает:
- Иммунные препараты (например, ингибиторы контрольных точек, такие как пембролизумаб или ниволумаб) помогают иммунной системе распознавать и уничтожать раковые клетки.
- Вакцины против рака стимулируют организм атаковать опухолевые клетки.
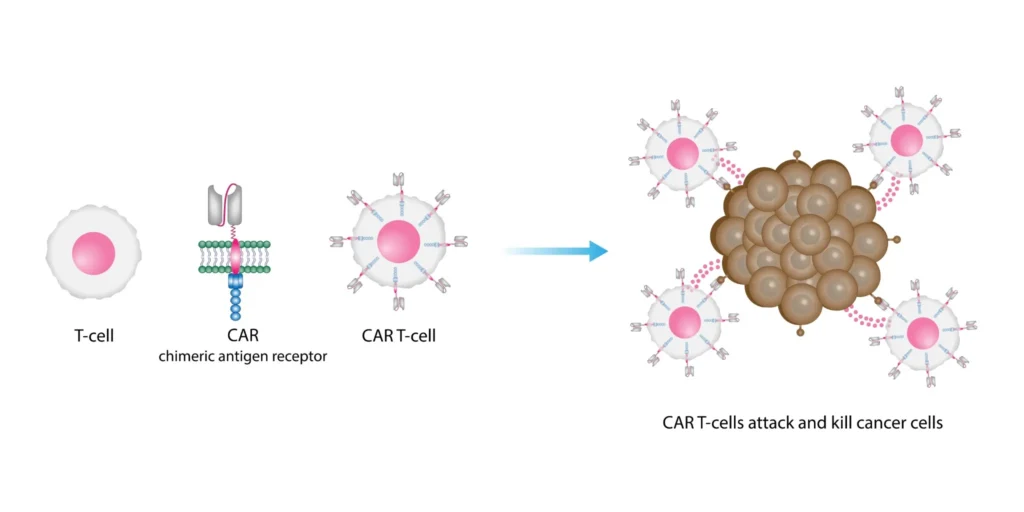
- Т-клеточная терапия (CAR-T) – это сложный метод, при котором иммунные клетки пациента модифицируются в лаборатории и вводятся обратно в организм для борьбы с опухолью.
Риски:
- Возможны аутоиммунные реакции, при которых иммунная система начинает атаковать здоровые ткани.
- Высокая стоимость лечения.
- Долгосрочные эффекты пока недостаточно изучены.
Основные виды иммунотерапии:
- Ингибиторы контрольных точек
Раковые клетки могут «скрыться» от иммунной системы, используя белки, которые подавляют активность иммунных клеток. Ингибиторы контрольных точек (например, пембролизумаб и ниволумаб) блокируют эти белки и позволяют иммунным клеткам атаковать опухоль. - Моноклональные антитела
Это искусственно созданные антитела, которые прикрепляются к специфическим белкам на поверхности опухолевых клеток, привлекая иммунные клетки и способствуя их уничтожению. - Т-клеточная терапия, включая CAR-T
Одним из самых инновационных методов является терапия CAR-T (Chimeric Antigen Receptor T-Cell). В этом случае у пациента забирают Т-лимфоциты, модифицируют их генетически, чтобы они могли распознавать опухолевые клетки, а затем вводят обратно в организм. Эти Т-клетки становятся «суперсолдатами», способными находить и уничтожать рак.
2. Генные и клеточные технологии
Современные методы лечения онкологии все больше включают генные и клеточные технологии, которые воздействуют на сам механизм развития болезни.
Как это работает:
- Генная терапия направлена на исправление дефектов в ДНК, которые приводят к неконтролируемому росту раковых клеток.
- Клеточная терапия (например, CAR-T) включает генетическую модификацию иммунных клеток пациента.
- В будущем возможно редактирование генов, ответственных за развитие онкологии, с помощью технологий, таких как CRISPR.
Риски:
- Высокая сложность технологии и высокая стоимость.
- Возможны непредсказуемые мутации в генетическом материале.
- Доступность этих методов пока ограничена.

Генная терапия
Этот метод направлен на исправление или модификацию ДНК пациента, чтобы предотвратить или остановить рост раковых клеток. Генная терапия используется, например, для доставки «исправленных» копий генов в клетки, что позволяет заблокировать рост опухоли.
Редактирование генов CRISPR-Cas9
CRISPR – одна из самых революционных технологий, позволяющая изменять ДНК с высокой точностью. В контексте онкологии CRISPR может использоваться для:
- Удаления генов, ответственных за рост рака.
- Повышения эффективности Т-клеток.
- Создания устойчивости организма к онкологии на уровне ДНК.
Хотя CRISPR пока еще проходит клинические испытания, он уже показал перспективные результаты в лечении некоторых видов рака крови.
Клеточные технологии и стволовые клетки
Некоторые методы лечения основаны на применении стволовых клеток, которые могут заменять поврежденные клетки и способствовать регенерации тканей после агрессивного лечения, такого как химиотерапия.
Риски и ограничения:
Генные и клеточные технологии пока что дороги и доступны только в крупных научных центрах. Кроме того, существует этическая сторона – вмешательство в геном человека поднимает вопросы безопасности и долгосрочных последствий.
3. Персонализированная медицина
Персонализированная онкология – это подход, при котором лечение подбирается индивидуально для каждого пациента на основе генетического анализа его опухоли.
Как это работает:
- Генетическое тестирование помогает выявить мутации, которые вызывают рак, и подобрать таргетные препараты.
- Анализ больших данных и ИИ помогает врачам прогнозировать, какие методы лечения будут наиболее эффективными.
- Таргетная терапия блокирует специфические белки, участвующие в росте опухоли.
Этот метод особенно эффективен при раке молочной железы (HER2+), раке легких и других онкозаболеваниях с известными мутациями.
Риски:
- Не всегда удается подобрать идеальный препарат.
- Высокая стоимость анализов и лечения.
- Требуется квалифицированный персонал и доступ к современным технологиям.
4. Альтернативные и нетрадиционные методы
Некоторые пациенты ищут дополнительные способы борьбы с онкологией, включая фитотерапию, диеты, детокс-программы и медитацию.
Что используется:
- Фитотерапия: экстракты грибов, куркумин, зеленый чай.
- Диетотерапия: отказ от сахара, кето-диета, голодание.
- Психологические практики: медитация, дыхательные упражнения, работа с подсознанием.
Важно помнить, что альтернативные методы не заменяют основное лечение и должны использоваться только в качестве вспомогательных.
5. Экспериментальные препараты
Экспериментальные препараты – это лекарства, которые проходят клинические испытания, но еще не получили официального одобрения. Они разрабатываются для повышения эффективности лечения и снижения побочных эффектов.
Как это работает:
- Пациенты могут участвовать в клинических исследованиях, где им назначаются инновационные препараты.
- Иногда такие лекарства направлены на блокировку определенных мутаций в раковых клетках.
- Одним из примеров является таргетная терапия, которая нацелена на специфические белки опухолевых клеток.
Риски:
- Эффективность может оказаться ниже ожидаемой.
- Неизвестные побочные эффекты.
- Ограниченный доступ – участие в клинических испытаниях требует соответствия строгим критериям.
Вывод
Терапия последнего шанса – это сложный, но иногда единственный возможный вариант для пациентов с запущенной стадией онкологии. Каждый из описанных методов имеет свои плюсы и минусы, поэтому важно тщательно взвешивать все риски и консультироваться с врачами.
Современные технологии в медицине развиваются стремительно, и сегодня то, что кажется экспериментальным, завтра может стать стандартом лечения. Главное – оставаться информированным и не терять надежду.
Почему стоит обратиться в Vita Optima?
Когда речь идет о терапии последнего шанса, важно доверять процесс профессионалам, которые знают, где, как и какое лечение может дать наилучший результат.
В Vita Optima мы сопровождаем пациентов на каждом этапе – от первичной консультации до организации лечения в ведущих клиниках Европы и мира.
💡 Не ждите, если стандартные методы не дают результата – свяжитесь с нами, и мы подберем решение, которое даст вам шанс на выздоровление!
Дисклеймер: Данная статья носит исключительно информационный характер и не заменяет консультацию с врачом. Перед принятием любых решений, касающихся лечения, обязательно проконсультируйтесь с медицинским специалистом.
Следите за обновлениями в нашем блоге Vita Optima, чтобы быть в курсе последних достижений в области онкологии и инновационных методов лечения.